第5回:地域包括ケアシステムで求められる人材の育成

現在の医療者を育てる仕組み
第5回となる今回は、地域包括ケアシステムを成り立たせるために必要な人材育成について考えていきます。とくに医療の中心にいる医師についてみていきますが、基本的には看護師やコメディカル等でも同じ視点で考えていく必要があります。最近では「治す医療から、治し支える医療へ」というフレーズが厚生労働省の各種会議で聞かれます。医師を始めとした医療者の教育においても、このことを念頭においたシステムに変更していくことが必要でしょう。現在の教育システムでは「どうやって治していくか」ばかりが教えられ、”支え方“については、たまたまそうしたことを教えてくれる先輩医師、病院、症例に出会えたかどうかに委ねられているように思えます。
現在の医学部の教育ではエビデンスを基にした治す医療を教えています。卒後の臨床研修で有名な病院の多くは、救急を中心として運ばれてくる患者さんの人命救助が第一とされるところです。そこでたくさんの症例を経験することで臨床力を高めることが求められます。さらにその後に続く専門医制度では、細分化された分野のプロフェッショナルとして、専門症例を治すこと、最先端の学術を学ぶこと、専門分野によっては学術論文の発表まで求められます。こうした一連の医師教育の過程を経て輩出される医師は、治すことのスペシャリストです。最新のエビデンスに基いて、採血などの検査結果がよくなることを実施していきます。

支える医療は教わらない
前号の事例でも提示しましたが、90歳を過ぎた方が脳梗塞で救急で運ばれてきたら、救急で対応している医師は治療を始めなければなりません。採血の結果が教わってきた正常値でなければ、次々に薬剤を切り替えていき、正常値になるように努力しなければなりません。入院して合併症を起こさないようにするため、とりあえず絶食で経口でない栄養摂取に切り替えます。管理者からの求めもあり、急性期後に限らず、リハビリを毎日9単位も10単位も提供します。こうした事例のすべてが「治す医療」としては間違いではないと思います。少なくとも、ガイドラインや論文には正しいエビデンスとして載っていることでしょう。

ところが地域包括ケアシステムで、とくに超急性期・急性期ではなくポストアキュートから回復期、慢性期、介護や在宅まで関わる人たちからすると”少しおかしいな“と感じることがあると思います。しかし、医師を中心とした医療者からいわれてしまうと、それが正しいことだと思わざるを得ない雰囲気になってしまいます。逆に、独学で学んできて「何もやらないことが最も正しい医療」というような医師もたまにいます。これも極端でおかしなことです。現在の教育システムでは「支える医療」を伝える場、実践する場が欠落しています。
筆者はこれまで全国レベルで人気の臨床研修病院で勤務をした経験があります。そこではご他聞に漏れず、毎日何人も送られてくる救急患者を救うことが研修医のミッションとなっています。こうした基幹病院では指導医も含めて「介護療養病棟と医療療養病棟の患者さんの違い」、「老健と特養の患者さんの違い」はわからない人が多いです。訪問看護ステーション、通所リハ、デイサービスといったサービスについても概念ではわかっていても、実際に見たこともないという医師がたくさんいます。医師が悪いのではなく、教育課程で教わらないうえ、チーム医療や地域連携が進んでいるので、そうしたことは医師以外の人にやってもらえば構わない領域となってしまいます。公開勉強会などで介護や福祉、地域といったテーマになると極端に医師の参加率が下がり、最新薬剤や治療方法などのテーマには医師が集まる、という傾向もそうした背景の結果です。急性期治療を受ける期間は10日前後しかありません。その後のポストアキュートから介護まで含めると、何百日、何年もあります。こうした長い期間をどのように過ごしたいのか、どのような受け入れ先があるのか、を知らないで急性期医療で最適な選択ができるのでしょうか。

新たな学びの場を創設すべき
現在の臨床研修制度のプログラムの多くには1カ月程度の、地域医療を学ぶ機会が設けられています。まさに、支える医療を学ぶ機会としてはとてもよいと思います。しかし、1カ月のみ来ている研修医に対して、それをしっかりと教える仕組みを設けている医療機関は限られているでしょう。もしくは独学で学んでしまった医師が、偏った教え方をしてしまう、というのも弊害があります。研修医からよく聞くのが、1カ月間、院長の横に座っているだけで終わった、ひたすら当直業務をさせられた、といった類のことです。これではせっかくの機会なのに”地域医療はつまらない“となってしまいます。急性期後にどのようなサービスがあるのか、実体験も含めて経験してもらう。病棟、外来、当直、在宅まで含めて指導医とともにOJTをする。さらに、地域の住民や役場の関係者などと交流の場も設ける。こうしたことを通して、支える医療の意味を理解してもらう必要があるでしょう。
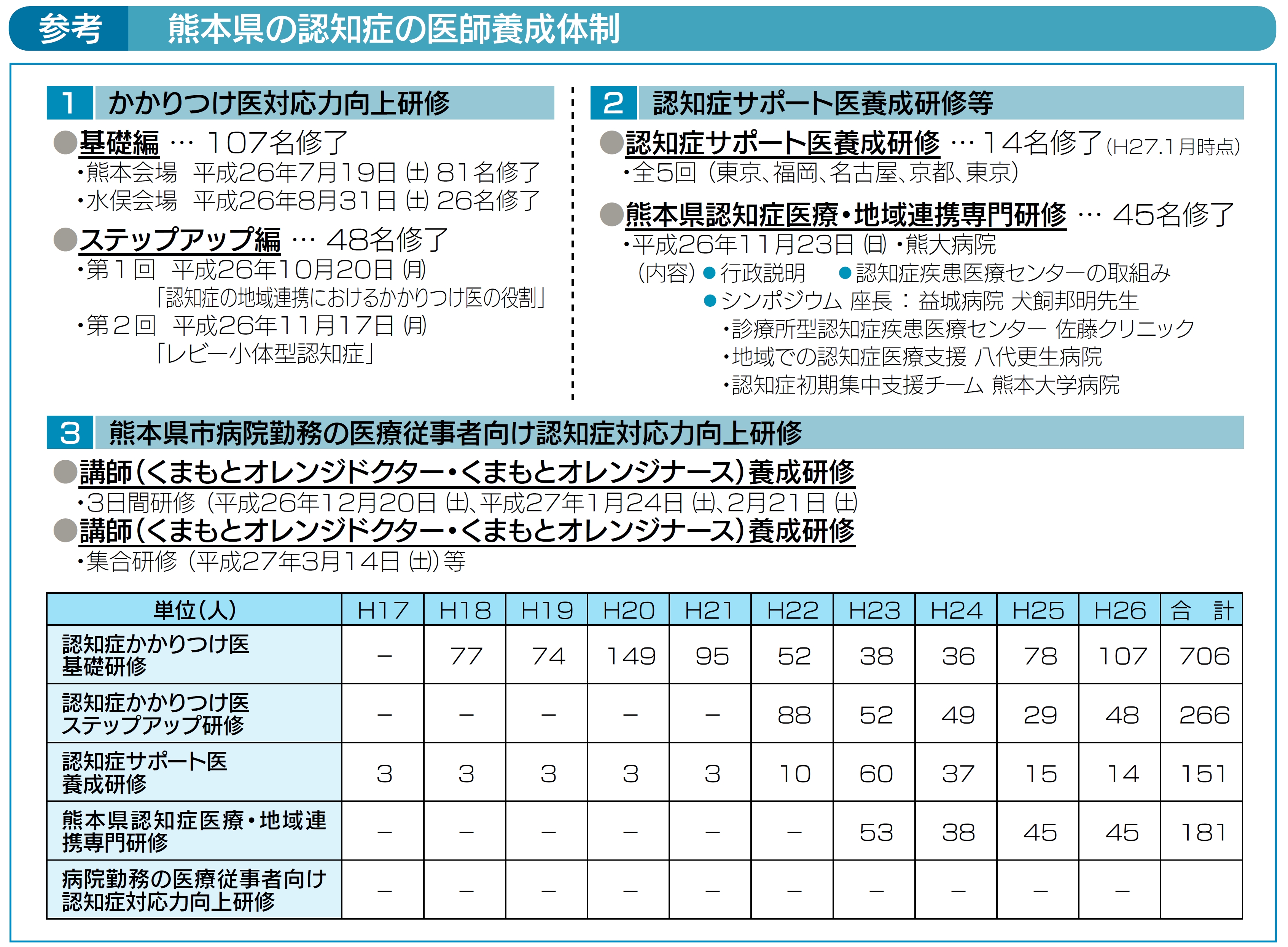
また、経験のある医師向けには、筆者のいる熊本県が提供している認知症の医師・医療者を教育するシステムが参考になります。座学で基礎的なことを学んだうえ、専門医との症例検討の場が定期的に設けられます。病院組織を超えて学ぶ機会ができるうえ、実際の症例では患者紹介をして専門医から教わっていくと、数年でかなり高いレベルまで判断基準が上がる、といいます。こうした仕組みを医師から始めて、看護師やコメディカルまで広げています。似たような仕組みで、支える医療についても体系的に、かつ人材を有機的につなぐ教育をする機会をつくるとよいでしょう。
最新のEBMに基づいた治す医療を知らないというのも、プロとしていかがなものかと思います。主治医の考え方で決めるのではなく、治す医療か支える医療かの二者択一でもなく、その間にあるいろいろな選択肢から個々の患者さんにあったものを広義のチーム医療(前号参照)のなかで選んでいける、これが求められているのではないでしょうか。
※ この記事は月刊誌「WAM」平成28年8月号に掲載された記事を一部編集したものです。
月刊誌「WAM」最新号の購読をご希望の方は次のいずれかのリンクからお申込みください。