�@�����Љ�ی���Ë��c��i���㋦�j�͂Q���V���A����30�N�x�̐f�Õ�V����Ăɂ��ė������A���������J����b�ɓ��\�����B����̉���ł́A�@�n���P�A�V�X�e���̍\�z�ƈ�Ë@�\�̕����E�����A�A�g�̐��i�A�A�V�����j�[�Y�ɂ��Ή��ł��A���S�E���S�Ŕ[���ł��鎿�̍�����Â̎����E�[���A�B��Ï]���҂̕��S�y���A���������v�̐��i�A�C�������E�K������ʂ������x�̈��萫�E�����\���̌���A�̂S�𒌂ɐ����A���藦�́{�O�E55���i���������j�ƂȂ��Ă���B������e�Ȃ��Ƃɂ݂�ƁA��ȁ{�O�E63���A���ȁ{�O�E69���A���܁{�O�E19���ƂȂ��Ă���B����A�̓}�C�i�X�P�E65���A��Íޗ��}�C�i�X�O�E09���ƂȂ��Ă���B
�@��v�ȉ��荀�ڂ��݂�ƁA���@��Âł́A�@��{�I�Ȉ�Â̕]�������A�A�f�Î��тɉ������i�K�I�ȕ]�������A�̂Q�̕]���̌n�ɍĕҁE���������B�V���ȕ]���̌n�ƂȂ���@���́A�}������ÁA�}������Á`�����×{�A�����×{�̂R�ɑ�ʂ����B
�@�}������Âɂ��ẮA����O�̂V�P��10�P�̈�ʕa�����@��{�����}������ʓ��@��{���ƂȂ�A���@���P�`�V�̂V�i�K�̕�V�̌n�ƂȂ�i�}1�j�B
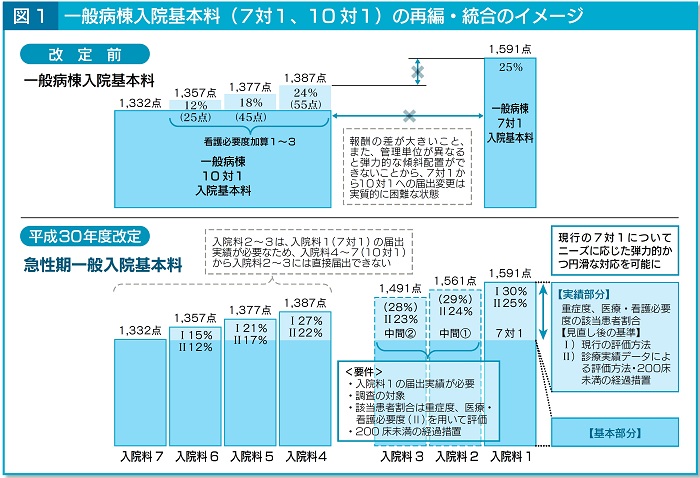
�@����܂ł́A7�P��10�P�ł͕�V�̍����傫���A�܂��Ǘ��P�ʂ��قȂ�ƒe�͓I�ȌX�Δz�u���ł��Ȃ����Ƃ���A7��1����10�P�ւ̓͏o�ύX�͎����I�ɍ���ȏ�Ԃł��������A�������ŁA���@�j�[�Y�ɉ������~���ȑΉ����\�ƂȂ�B�Ȃ��A�Q�O�O�������̕a�@�ɂ͌o�ߑ[�u�i���P�j������B
�@13�P�A15�P�̈�ʕa�����@��{���ɂ��ẮA�n���ʓ��@��{���ƂȂ�A���@���P�`�R�̂R�i�K�̕�V�̌n�ƂȂ�i�}�Q�j�B
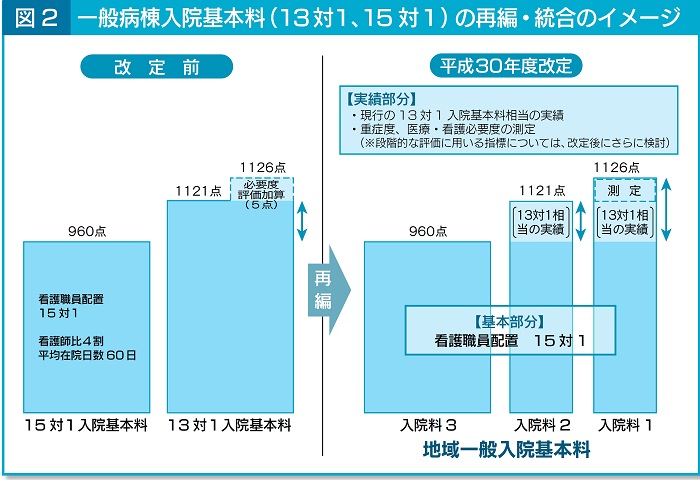
�@���@���P�ƂQ�́A13�P�ȏ�i�V���ȏオ�Ō�t�j�̔z�u�ƁA���ύ݉@������24���ȓ��Ƃ����v���͓����ŁA�Ⴂ�͏d�Ǔx�A��ÁE�Ō�K�v�x�̑���̗L���i���@���P�ł͕K�v�j�ł���B���@���R�́A15�P�ȏ�i4���ȏオ�Ō�t�j�A���ύ݉@����60���ȓ��ƂȂ��Ă���B
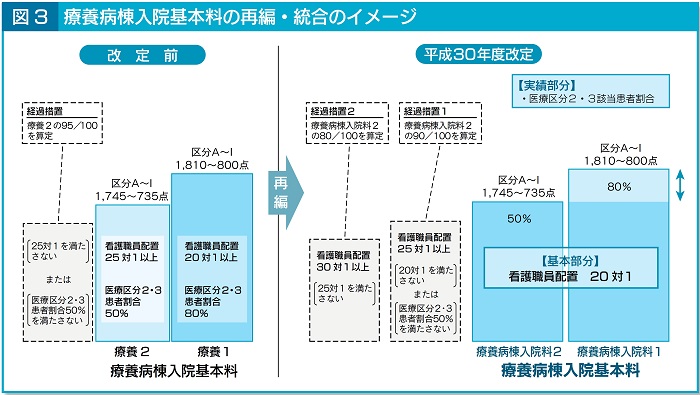
�@�×{�a�����@��{���P�ƂQ�́A�Ō�E���z�u��20�P�Ɉ�{�����A��Ë敪�Q�E�R�̊Y�����Ҋ����ɉ������Q�i�K�̕]���Ɍ������i�}�R�j�B
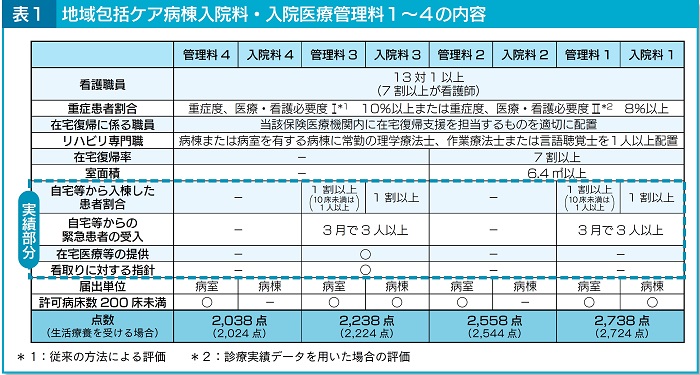
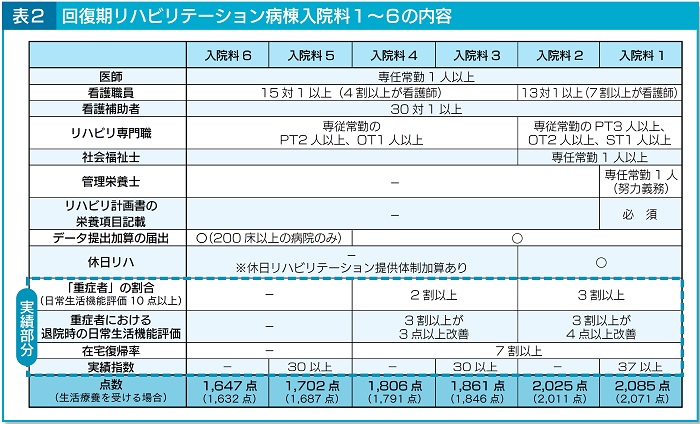
�@�n���P�A�a�����@���E���@�Ǘ����ɂ��ẮA����܂ł̓��@���P�ƂQ���A�V���ɂP�`�S�Ɍ������B13�P�ȏ�i�V���ȏオ�Ō�t�j�̊Ō�E���z�u�A�d�Ǔx�A��ÁE�Ō�K�v�x�A�ݑ�A��n�r���e�[�V�����ɌW��E���̔z�u�̗v���͊�{�����Ƃ��ċ��ʂƂ��A���ѕ����ō����o���Ă���i�\�P�j�B
�@�����n�r���e�[�V�����a�����@���ɂ��ẮA����܂ł̓��@���P�`�R���A�V�����P�`�U�ɂ킯�A15�P�̊Ō�E���z�u�A�o�s�Q�l�E�n�s�P�l�̗v������{�����Ƃ��������ŁA�d�ǎ҂̊�����ݑ�A�����̎��тō������Ă���i�\�Q�j�B
�@�ݑ�A�@�\�������Z�ł́A�ݑ�ɑމ@�����P�N�Ԃ̊��Ґ���1�N�Ԃ̂P�����ϓ��@���Ґ��ŏ����������A����܂ł�10������15���Ɉ����グ�A�_�����P��10�_����50�_�Ɉ����グ�Ă���B
�@�Ȃ��A�ݑ�A�ɂ��ẮA�}������ʓ��@���P�i�ݑ�A�E�a���@�\�A�g���j�͕��A��ɉ���É@���܂܂��B�n���P�A�a�����@���A�����n�r���e�[�V�����a�����@���̕��A��ɂ��Ă��A����ȊO�͉���É@�A���T�[�r�X����Ă���L���f�Ï��ƂȂ�A�n���P�A�a�����@������×{�a���A�V�����ΏۊO�ƂȂ����B
�� 1�c ����30 �N3 ��31 �����_�ŋ��a����200 �������̕a�@��7 ��1 ��ʕa�����@��{���̓͏o���s���Ă���a�����A�}������ʓ��@��2 �܂���3 ��͂��o��ꍇ�́A����32 �N3 ��31 ���܂ł̊ԂɌ���A�d�Ǔx�A��ÁE�Ō�K�v�x�̕]���ɂ����āA��ʕa���p�̏d�Ǔx�A��ÁE�Ō�K�v�x�T��p���Ă������x���Ȃ��B
�@�ݑ��Â�����ɐi�߂邽�߁A�����̎��a�������ݑ�×{���҂ɁA�����̈�Ë@�ւɂ��K��f�Â��\�ƂȂ�ݑ�ҖK��f�×��P��V�݂����B���̈�Ë@�ւ̈˗����ĖK��f�Â��s�����ꍇ�A830�_�i���ꌚ�����Z�҈ȊO�j��������178�_�i���ꌚ�����Z�ҁj���Z��ł���i��1������x�j�B
�@�܂��A�ݑ�×{�x���f�Ï��i�ݎx�f�j�ȊO�̐f�Ï����A�A�g��Ë@�֓��Ƌ�������24���Ԃ̉��f�ƘA���̐����m�ۂ��������ŖK��f�Â��s���ꍇ�A�ݑ��w�����Ǘ����i�ݑ��ǁj�Ǝ{�ݓ���������w�����Ǘ����i�{�ݑ��ǁj�̉��Z�i�p���f�É��Z�j216�_�i�P���ɂ��j��V�݂��Ă���B
�@����A�ݑ��ǁE�{�ݑ��ǂ̌��Q��ȏ�K�₵���ꍇ�̕]���́A�]�����100�_�����A���P��̏ꍇ��20�_�i�ݎx�f�E�ݎx�a�j��������50�_�i�ݎx�f�E�ݎx�a�ȊO�j�����グ��B��葽���̊��҂֖K��f�Â��s����悤�ɂ��邱�Ƃ��Ӑ}���Ă���B
�@�Ȃ��A���݂�����{�ݓ��ւ̖K��f�ẤA�K��ƊO���̒��ԓI�Ȑf�Ì`�ԂƂȂ邱�Ƃ܂��A�ݑ�ҖK��f�×�2�i�P���ɂ��j144�_��V�݂��Ă���i���҂P�l�ɂ��T�R������x�j�B
�@�K��Ō�ɂ��ẮA�@�\�����^�K��Ō�Ǘ��×{��3�i8400�~�j���V�݂����B��1�i1��2400�~�j��2�i9400�~�j�����{�݊���ɘa����A��ΊŌ�E����4�l�ȏ㓙�ƂȂ��Ă���B�܂��A��Q�����T�[�r�X���Ƃ̘A�g��i�߂邽�߁A���P�E�Q�̗v���u����~�n���ɋ�����x�����Ə���ݒu���邱�Ɓv����������A���葊�k�x�����Ə����Q�����k�x�����Ə��ł��F�߂��邱�ƂƂȂ����B����ɁA�K��Ō�X�e�[�V�����ƊJ�ݎ҂������×{�ʏ���쎖�Ə��A�������B�x�����s�����Ə��A���ی㓙�f�C�T�[�r�X�̎��Ə���~�n���ɐݒu���Ă���ꍇ�́A�����̎��Ə��̏�ΐE���̂����P�l�܂ł��A�K��Ō�X�e�[�V�����̏�ΐE���Ɋ܂߂邱�Ƃ��ł���B
�@����̉���ł́A�I�����C���f�×��i1���ɂ�70�_�j���V�݂���Ă���B�Z�肪�\�Ȃ̂́A���莾���×{�Ǘ�������K���a�Ǘ����A�n���f�×��Ȃǂ��Z�肵�Ă��鏉�f�ȊO�ŁA�����f����U�J���ȏ���o�߂������ҁi���f����U�J���͖�������̈�t�ɂ��Ζʐf�Â��s���Ă���ꍇ�Ɍ���j�ł���B�������A�A������R�J���͎Z��ł��Ȃ��B
�@���̂ق��A�I�����C����w�Ǘ����A�ݑ��w�����Ǘ����I�����C���ݑ�Ǘ����A���_�ȍݑ�Ҏx���Ǘ������_�ȃI�����C���ݑ�Ǘ����i�e100�_�^1���ɂ��j���V�݂����B
�@����A����܂ŃI�����C���f�ÂŎZ�肳��Ă����d�b���Đf�́A����I�Ȉ�w�Ǘ���O��Ƃ��čs����ꍇ�͎Z��ł��Ȃ��|�����m�����ꂽ�i���Q�j�B
�@�܂��A���ʐM�@��i�h�b�s�j��p�������S�f�f�ɂ��ẮA����I�E�v��I�ȖK��f�Â��s���Ă��邱�ƁA���ڑΖʂŎ��S�f�f���s���܂ł�12���Ԉȏ��v���邱�Ƃ������܂��ł��邱�ƁA�A�g��̗����n�擙�ɋ��Z���Ă��銳�҂ł��邱�Ɠ��̗v�����A���S�f�f���Z�i�ݑ�ҖK��f�×��j�Ŗ��m�����ꂽ�B
�� 2�c����30�N3��31���܂łɎZ�肵�Ă����ꍇ�A��A�̊Ǘ����I������܂ł͈��������Z��\
�}1�`3�A�\1�`2�c ���㋦�E�ʉ��荀�ڂɂ��ā^�Q�l�����i����30�N2��7���j���