�@2040�N�ȍ~�ɏƏ������킹�Ċe�s���{���ŗ��N�x�ȍ~�ɍ��肷��u�V���Ȓn���Í\�z�v�B�{�\�z�ɂ��āA����菇�◯�ӎ������g�K�C�h���C���h�Ƃ��Ă܂Ƃ߂�ׂ��A�����J���Ȃ́u�n���Í\�z�y�ш�Ìv�擙�Ɋւ��錟����v��ݒu���A7��24���ɑ�1�����J�Â����B
�@������́A�f�Ñ��E�ی��ґ��̊֘A�c�́A���Ҏx���c�́A�����̒S���ҁA�w���҂ɂ���č\������i�S23�l�j�A�����ɂ͉����v�v���i�w�K�@��w���j���A�C�B�V�n���Í\�z�ȊO�ɂ��A��t�m�ۑ���t�ݐ�����̎��{�Ɍ����������A��9����Ìv��i2030�`2035�N�x�j�̍���ȂǂɌ������������s���A�N�����痈�t�ɂ����ĕ������܂Ƃ߂邱�ƂƂ��Ă���B
�@������̖`���A�����J���Ȉ㐭�ǂ̐X���h�q�ǒ������A�ɗ����A�u����2040�N������������ƁA��É��̕����j�[�Y�������85�Έȏ�̐l���̑���A���𐢑�̌����������܂�A��Ë@�ւ̖������S�̖��m���A��Ë@�ւ̘A�g�E�ĕҁA�W�𐄐i����K�v������v�ƃR�����g�B���I���n����̋c�_�Ɋ��҂�\�������B
�u�K�C�h���C���v�����N�x���ɔ��o �� 2026�N�x����s���{���ō����Ƃ�
�@�u�n���Í\�z�v�́A�������I�Ȑl���\����n��̈�Ãj�[�Y�̎��E�ʂ̕ω����������āA����ǂ̂悤�Ȉ�Ò̐��Ɍ������Ă�������s���{�����Ƃɂ܂Ƃ߂��A����g��Ò̏������h�ł���B���s�̒n���Í\�z�i2016�N�x�`2025�N�x�j�́A�����ς���@��Ái�a���̋@�\�����E�A�g�j�ɏœ_���������e�����A�u�V�\�z�v�ł͂�����u�O����ÁE�ݑ��Áv�u���Ƃ̘A�g�v�u�l�ފm�ہv�܂ōL���āA��Ò̐��S�̂̏����r�W�����ւƃA�b�v�O���[�h���邱�Ƃ��A2024�N12���́u�V���Ȓn���Í\�z�Ɋւ���Ƃ�܂Ƃ߁v�i�V���Ȓn���Í\�z���Ɋւ��錟����j�Ō��肵�Ă���B
�@�V�\�z����܂ł̒i���́A�����u���̕������v��u���v�̐��v���@�v�ȂǁA�����ƂɌ������Ȃ��菇�E�d�l���A�u�K�C�h���C���v�Ƃ���2025�N�x���܂łɂƂ�܂Ƃ߁A��������ƂɁA2026�N�x����e�s���{���ō����Ƃ��n�܂闬��ƂȂ�B�{������ł́A�K�C�h���C���ɐ��荞�ޓ��e���l�߂邱�Ƃ��A��v�ȃ~�b�V�����Ƃ��ꂽ�B
�@���킹�āA�V�n���Í\�z�ƘA�����č��肳���2027�N�x����́u��8����Ìv��i������F�O����ÁA��t�m�ہA�ݑ��Áj�v��A2030�N�x����́u��9����Ìv��v�ɐ��荞�ފe�_�̉ۑ�ɂ��Ă��������s�����ƂƂ��āA������̉����ɂS�̃��[�L���O�O���[�v��ݒu���A�������s�ŋc�_��i�߂邱�ƂƂ��ꂽ�B
�l�������ւ̑Ή��\�\�u�L�扻�v�͔������Ȃ�
�@���̓��̌�����ł́A�����ǂ���u�\�z���̐ݒ�̂�����v��u��Ë@�@�\�v�Ɋւ��鎑�����z�z���ꂽ�B
�@�u�\�z���v�Ƃ́A�n���Í\�z�ŕK�v�Ȉ�Î����ʂ����ς邽�߂ɋ敪�����ꂽ�P�ʌ���i�S����339���j�̂��ƂŁA�ʏ�͈�Ìv��ŗp������u��Ì��v�Əd�Ȃ��Ă���i���Ȃ݂Ɂu��Ì��v�Ƃ́A�G���A���œ��@��Â���������悤�ɁA�l��20���l�ȏ��ڈ��Ƃ��āA�n���I�����E���퐶���̏[���E��ʎ�����������Ē�߂�ꂽ���̂��ƂŁA2024�N4�����݁u330�v�̓�Ì����ݒ肳��Ă���j�B
�@�������A�l���������i���ł́A��Ãj�[�Y�̏k�����i�ވ���A��Ï]���҂̊m�ۂ�����ƂȂ��ċ����ʂ̐������A�u��Ò̐�������������P�ʁv�Ƃ��ĕK�������@�\���Ă���Ƃ͌�������Ȃ����ʂ�����B�n���Í\�z�̍���ɂ������ẮA���̋��ݒ�݂̍���ɂ��āA�u�����̋��̂܂܂ł悢���A�Đݒ肪�K�v���v�A���f�����߂��邱�ƂƂȂ�B
�@���̋��ݒ�݂̍���Ɋւ��āA�����J���Ȏ����ǂ͂��̓��A�ȉ��̂Q���ڂ̘_�_������B
�@���@��Ì���\�z���ɂ��āA����̐l���̌������܂��Ȃ���A��萔�̈�t���m�ۂ��}�����̋��_�@�\�����m�ۂ��Ă������߁A���̌���Ƃ̓������܂ޓ�Ì��E�\�z���̌������i�L�扻�j�̌������K�v�B
�@���@�������A�l�������Ȃ���Ì����ɂ����ẮA����ҋ~�}�E�n��}�����̋@�\�̊m�ۂ������i�̊m�ۓ����s�����Ƃ��O��ł���A�����Ȃǂ̃A�N�Z�X�ɓ��i������������Ȏ������ꍇ�����邱�Ƃɗ��ӂ��K�v�B
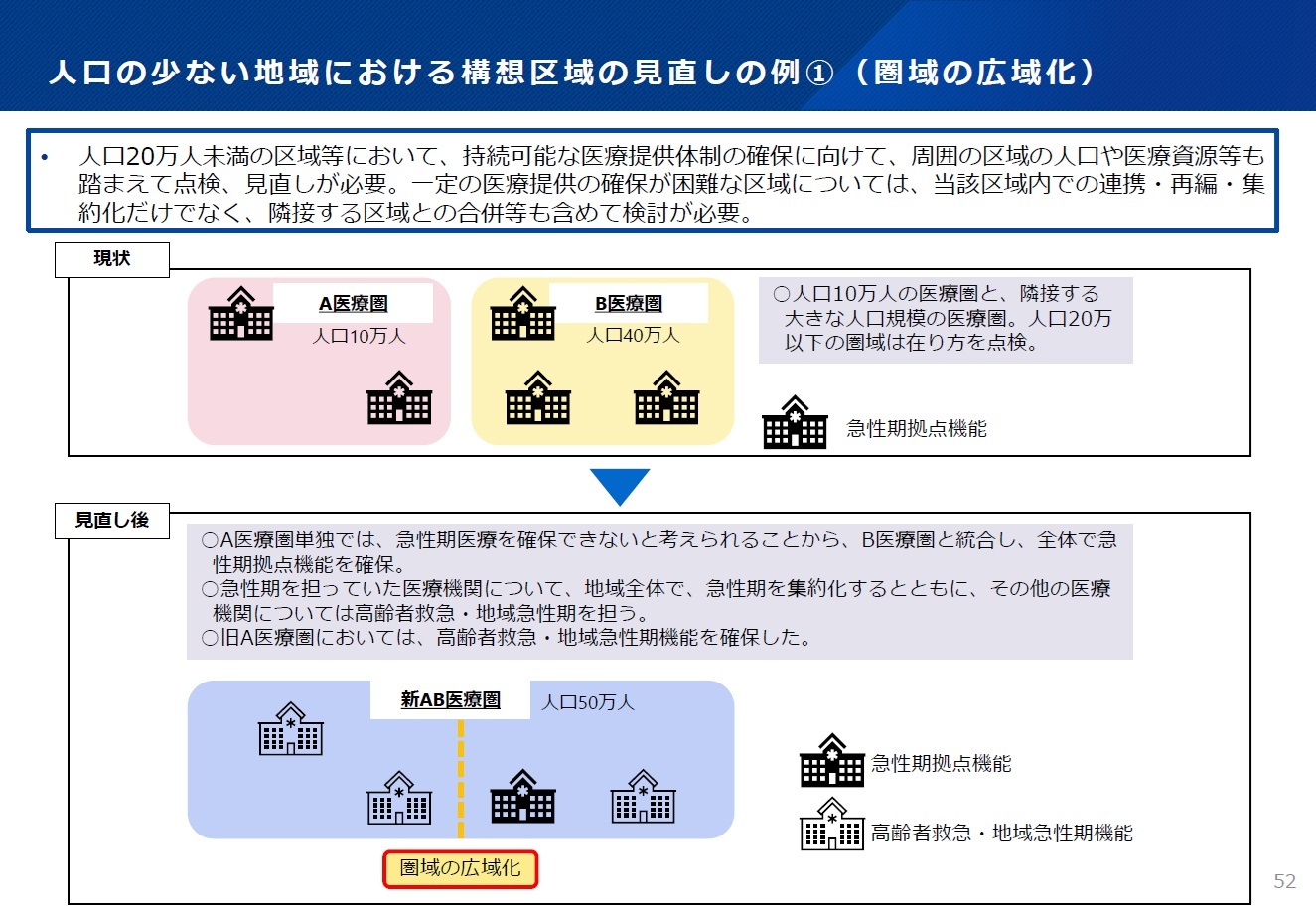
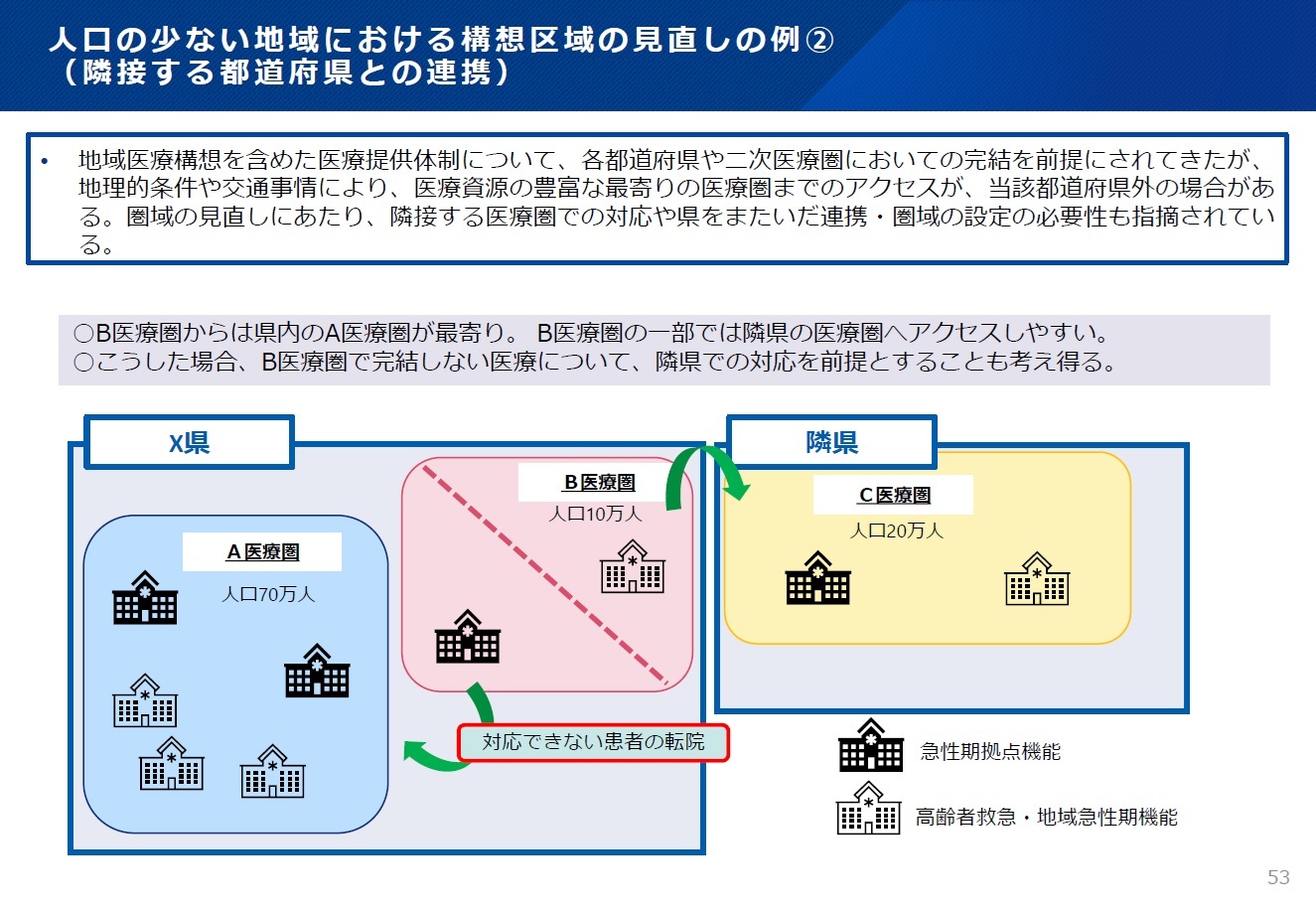
�@���킹�āA��挩�����̗�Ƃ��āA�@�אڂ�����Ƃ̍����ɂ��L�扻�A�A�אڂ����Ì��⌧���܂����ł̘A�g�ɂ��Ή��\�\�Ƃ����Q�ʂ�̕��@��}�Ŏ������i�}�P�E�}�Q�j�B
�@�}1�@�l���̏��Ȃ��n��ɂ�����\�z���̌������̗�@�i����̍L�扻�j
�i�����Q�u�n���Í\�z�y�ш�Ìv�擙�Ɋւ��錟����y�у��[�L���O�O���[�v�̋c�_�̐i�ߕ����ɂ��āv, 52P�j
�@�}2�@�l���̏��Ȃ��n��ɂ�����\�z���̌������̗�A�i�אڂ���s���{���Ƃ̘A�g�j
�i�����Q�u�n���Í\�z�y�ш�Ìv�擙�Ɋւ��錟����y�у��[�L���O�O���[�v�̋c�_�̐i�ߕ����ɂ��āv, 53P�j
�}�������_�@�\�̕a�@�ɋ��߂���u��t�h���v�̖���
�@�u��Ë@�@�\�v�Ƃ́A�V�\�z����g�ݍ��܂�邱�ƂɂȂ��Ë@�ւ́u�@�\�ތ^�v�̂��ƁB�@�}�������_�@�\�A�A����ҋ~�}�E�n��}�����@�\�A�B�ݑ��Ó��A�g�@�\�A�C��哙�@�\�\�\��4�@�\������A���s�̍\�z�ŗp�����Ă���u�a���@�\�v�Ƃ��킹�āA�e�s���{�����\�z��悲�ƂɕK�v�ȋ@�\���ʓI�ɐ��v����ƂƂ��ɁA��Ë@�ւɂ͎��@�ɊY������@�\���P���ڂȂ����������ڑI��ŕ����߁A�n����̊W�҂ɂ�鋦�c��ʂ��ēK�ȋ@�\�E�������S����јA�g��}����̂Ƃ���Ă���i�������A��Ë@�@�\���x�̑n�݂��߂���Ö@�������Ă���̑�217��ʏ퍑��Ő����Ɏ��炸�A�p���R�c�̏�ԁj�B������ł́A���������u��Ë@�@�\�v�̕��ڂ���@�Ȃǂ̍ו����l�߂邱�ƂƂȂ�B
�@���̓��́A�����J���Ȏ����ǂ��A���ꂼ��̈�Ë@�@�\�̃C���[�W����̉����邽�߂ɁA�u��s�s�v�u�n���s�s�v�u�l���̏��Ȃ��n��v�Ƃ������n���ƂɁA��̓I�ɂǂ̂悤�Ȗ��������҂���邩���}�g���N�X�Ŏ������}������i�}�R�j�B
�@���Ƃ��A�}�������_�@�\���f����a�@�̖����Ƃ��ẮA��s�s�E�n���s�s�̋��ɂ��Ắu�s���{������̈˗����܂��A�n��̈�Ë@�ւֈ�t��h������v�ƈ�t�h���@�\�̋�������߂����ŁA�l���̏��Ȃ��n��ɂ��ẮA�u��p���̈�Î����𑽂����������Ís�ׂɂ��ďW���A���ɂP��Ë@�ւ��m�ۂ���v�Ƃ�����ɁA�@�\�W��̕��������������̂ƂȂ��Ă���B
�@�}3�@��Ë@�ւ̖����̃C���[�W�i�āj
�i�����Q�u�n���Í\�z�y�ш�Ìv�擙�Ɋւ��錟����y�у��[�L���O�O���[�v�̋c�_�̐i�ߕ����ɂ��āv, 80P�j

�u�K�v�Ȉ�Â�����v���߂ɉ����K�v��
�@�\��������́A�\�z���̐ݒ�Ɋւ��āA�u��Ì��Ŋ���������Ƃ����O��ň�Ò̐���g�ݗ��Ă�̂͌��E�v�Ə_��Ȍ����������߂�ӌ����������A�u�l���������Ă������ł́w�헪�I�ȍĕ҂��ǂ��i�߂邩�x���傫�ȃe�[�}���v�Ƃ̎w�E���o���ꂽ�B
�@��Ë@�\�̊m�ۂ݂̍���Ɋւ��ẮA�u�}�������_�@�\�����a�@���i�荞�܂Ȃ��ƁA�\�z���ɂ���Ă͋��|��ɂȂ�����A���r���[�ȋ@�\�����ʂ����Ȃ��悤�Ȃ��ƂɂȂ肩�˂Ȃ��v�ƏW�����߂�ӌ����o��������A�n���ł̏W�ɑ��ẮA�u�l�������Ȃ�����Ƃ����āA�n��Z���ւ̈�Ò��Ȃ��Ȃ�Ȃ��悤�ɁA�A�N�Z�X�ʂ��܂߂Č������Ăق����v�Ɣz�������߂鐺���オ�����B
�@�܂��A�u�����Ƃ����ϓ_����w�W���ꂽ�獢��x�ƍl����l��������������Ȃ����A���ʁA�K�v�Ȉ�Â����Ȃ��Ȃ��Ă͌����q���Ȃ��B�n���Â��߂���ۑ�͂Ȃ��Ȃ������ɓ`����Ă��炸�A���f�B�A����������ł̂킩��₷�����M���}���ł͂Ȃ����v�ƒ��J�ȏ����s���Ƃ���ӌ����o���ꂽ�B