�@�����J���Ȃ̒n���Í\�z�y�ш�Ìv�擙�Ɋւ��錟����i�����F�����v�v�E�w�K�@��w���j��10��15���ɊJ�Â���A�u�V���Ȓn���Í\�z����K�C�h���C���v���߂����āA�@�a�����̈�Î��v�̌����A�A�n���Í\�z�̍���E��g�̐i�ߕ����c��ɋc�_�����킳�ꂽ�B
�@���s�̒n���Í\�z�́A2025�N�x�ɏƏ������킹�ĕK�v�Ȉ�Ò̐��̐ʐ^��`�������̂��������A�V���Ȓn���Í\�z�i�ȉ��A�{�L���ł́u�V�n���Í\�z�v�j��2040�N�x����O���ɏ�������ł��o�����̂Ƃ��āA����2025�N�x���ɍ���菇�◯�ӎ������g�K�C�h���C���h�Ƃ��Ď����A��������Ƃ�2026�N�x������{��̂ł���e�s���{���ō����Ƃɓ��闬��ƂȂ��Ă���B
�@���̓��̌�����ł́A���̎�v�����̈�ł���u�K�v�a�����v�̐��v���@�ɂ��āA�����Ԃɋ߂��l�ƂȂ�悤�ɁA�u��×��̒ቺ�v��g�ݍ���ŕʓr�ݒ肷�邱�Ƃ������J���Ȏ����ǂ���āB�\�����̎^�����B�܂��A�n��̈�Î����̌����c�����鐭���I��i�ł���u�a���@�\���x�v�ɂ��āA���e�̋q�ϐ���S�ۂ����|�ŁA�����x�̋@�\�敪�Ɛf�Õ�V��́u���@���v�̑Ή��W���g�ڈ��h�Ƃ��Đ�������Ă������ǂ��B�����̍\��������^�p��̒���������ꂽ���̂̔��Θ_�͂Ȃ��A������Ƃ��Ă͕�������e�F�����i�D�ƂȂ����B
���\�z�̐��v�l����傫���g���U��h�������@���Ґ��B
�v���́u��ËZ�p�̍��x���v�u��Ò̌������v�u��Ís���̕ω��v
�@���s�̒n���Í\�z�i�`2025�N�x�j�ŗp�����Ă���K�v�a�����́A��Î����̓����ʂɉ����āA���x�}�����E�}�����E���E�������ɋ敪�������ד��@���Ґ��Łu��Î��v�v�������݁A�����a���ғ����Ŋ���߂��ĎZ�o�������̂ł���B�������A�N��K�����Ƃ̈�Î��v���Ò̂���悤�̕ω��͍l������Ă��炸�i������g���e�h�̐��v�j�A���ۂ�2025�N�ƂȂ������A���v�l�i���e�j�Ǝ��ђl�̓������ׂĂ݂�Ƒ傫�����U�ꂵ�Ă��邱�Ƃ��킩�����i2013�N�̎��т�100�Ƃ������̎w�W���A���e�̐��v�l�ł́u�����v�ƌ�����ł����Ƃ���A���ۂɂ́u�����v���Ă������}�P�Q�Ɓj�B
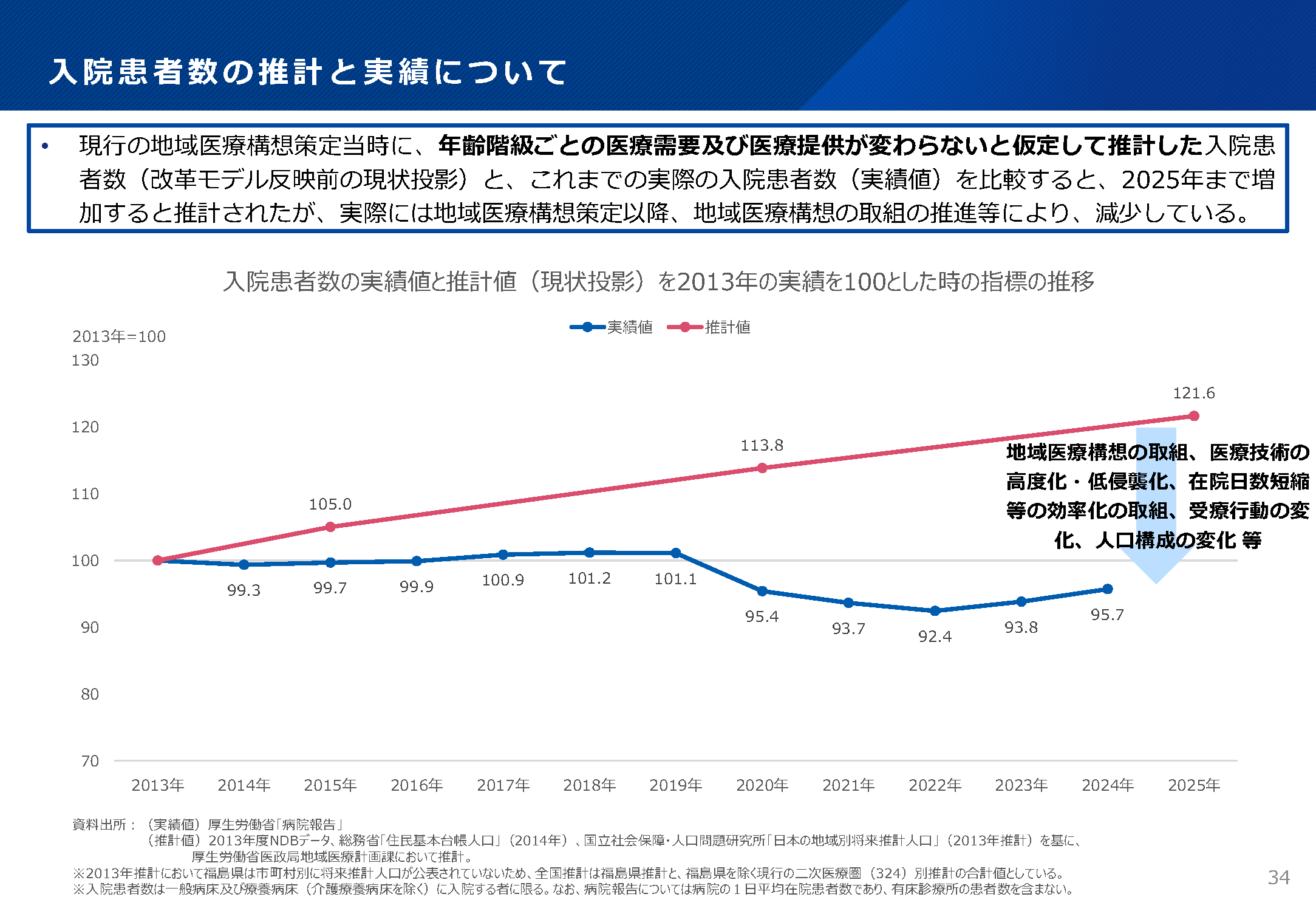
�����P�u�V���Ȓn���Í\�z����K�C�h���C���ɂ��āi�\�z�̍���E��g�̐i�ߕ��A�a�����̈�Î��v�̌����݁j�v34��
�@���������������������������Ƃ��āA�����J���Ȏ����ǂ́A�@�n���Í\�z�̎����Ɍ��������g�݁A�A��ËZ�p�̍��x���E��N�P���A�B�݉@�����Z�k�Ȃǂ̌������̎��g�݁A�C���҂̎�Ís���̕ω��A�D�l���\���̕ω��Ƃ������v�f���l������ƕ��́B���̂����ŁA�V�n���Í\�z�̍���ɗp����K�v�a�����́A�����Ԃɋ߂��l�ƂȂ�悤�ɁA�]���̌��e�łɉ����āA��×��ቺ���Ò̂���悤�̕ω���z��ɑg�ݍ��u���v���f���v�̐��v�l���ʓr���荞�ނ��Ƃ��Ă����i���L�Q�Ɓj�B
�@���@��ËZ�p�̐i�����Ò̌������̎�g���̕����̗v�������×��͒ቺ���Ă��Ă��邱�Ƃ܂��A���v���f���Ƃ��Ď�×��̒ቺ��g�ݍ���Ōv�Z���邱�ƂƂ��Ă͂ǂ����B
�@���@�܂��A����@�\�ɂ��ċ}�����@�\�̕a���ɂ�����č���ғ��̋}�������҂�����邱�Ƃ�����n�r���e�[�V�����̌����I�ȒA��Ë@�ւ̘A�g�E�ĕҁE�W�Ɍ�������g�ɂ������������A���v���f���Ƃ��đg�ݍ��ނ��ƂƂ��Ă͂ǂ����B
�@���킹�āA�����ɂ������Ă̎Q�l�f�[�^�Ƃ��āA�ȉ��̂悤�Ȏ��ۂ��Љ���B
�@�u�����P �V���Ȓn���Í\�z����K�C�h���C���ɂ��āi�\�z�̍���E��g�̐i�ߕ��A�a�����̈�Î��v�̌����݁j https://www.mhlw.go.jp/content/10800000/001578341.pdf
�@�Z�@���e�ŁA���{�S�̂Ƃ��Ă͓��@���Ґ��͑������錩���݂ł�����̂́A�l���K��10���l�����̓�Ì��ł͔����ȏ�œ��@���Ґ����������錩���݂ł��邱�Ɓy����33�Łz
�@�Z�@��Â̍��x���E��N�P���A�݉@�����Z�k�A�ݑ��Â�O����Â̏[���A���ւ̈ڍs����w�i�ɁA�N��K���ʂ̓��@��×��͒ቺ�X���ɂ��邱�Ɓy����35�Łz
�@�Z�@��Î����̓��@�����ɂ�����W���I�����̌X�����������āA�݉@�����Z�k�Ȃnj������̎�g���i��ł��邱�Ɓy����36�Łz
�@�Z�@�]���ǎ����̊��Ґ����N�X�������Ă���AADL�̌����ݑ�A��ړI�Ƃ����W���I�ȃ��n�r�����銳�Ґ��̌����������܂�邱�Ɓy����38�Łz
�@�Z�@�����n�r���e�[�V�����a���ƒn���P�A�a���Ƃŋ��ʂ�������������A������̎����������n�r���e�[�V�����a���̍݉@�����������Ȃ��Ă��邱�Ɓy����40�Łz
�@�Z�@����ҋ~�}�̑������߂��ڍ��߈ʕ��̍��܂ɂ��āA�㑁���̎�p���{���d�v�Ƃ���Ă��邪�A���Ă����ҋ@���Ԃ������Ƃ���A��Ì����ɓ��@�����p�܂ł̓����͂�������邱�Ɓy����43�Łz
�u����ҋ~�}�v�͕���@�\�̕a�@�����H
���J�Ȃ́u�ꗥ�ɐ������ł�����̂ł͂Ȃ��v�Ƃ̐���
�@�������������LjĂɑ��āA������̍\��������́u����I�Ȑ��v�l�������v�����߂钍���������ق��́A�����ݎ^���̈ӎv�\�����Ȃ��ꂽ�B
�@�����A�ꕔ�u�^�`�̎w�E�v������A����͎����ǒ�Ă̕����ɂ���u����@�\�ɂ��ċ}�����@�\�̕a���ɂ�����č���ғ��̋}�������҂������v�Ƃ���������ɂ��āA�s����A����ҋ~�}�̎M�͕�I�@�\�̕a����L����a�@�Ɉ�{������t���Ƃ��Ӗ�����̂���₤���̂ł������B
�@��̓I�ɂ́A���̂悤�Ȉӌ��ł���B�u����ł͍��x�}������}�����̕a�@���A����������ҋ~�}���S���Ă���B����͍���ǂ��Ȃ�̂��v�u�~�}���Ȃ�����@�\�̕a�@�́A����@�\�ł͂Ȃ��ݑ��Ó��A�g�@�\�̈ʒu�Â��ɂȂ�̂��v�u����ҋ~�}�̂Ȃ��ɂ͋}�����a�@�őΉ������ق����悢�ꍇ�����邾�낤���A�������������n�̋@�\���S�Ɏ��g��ł����Ë@�ւɂ͑Ή���������낤�B����@�\�̕a���Ŏ����Ƃɂ�����A����ɍ����������̂ł͂Ȃ����v�B
�@����ɑ��Č����J���Ȏ����ǂ́u�ꗥ�Ɂs����ҋ~�}������@�\�t�Ƃ����ʒu�Â��ł͂Ȃ��B����A�~�}�������������钆�ŁA����ҋ~�}�����@�\�̕a�@�Ŏx���Ă����������Ƃ͕K�v�����A�}�����@�\�ƕK���������ꂢ�Ɂg�������h�ł���킯�ł͂Ȃ��B�n�悲�ƂɁA�}�����E���x�}�����̕a�@�ň�����������ҋ~�}���܂߂đΉ����K�v�ȃP�[�X������A�������S�����邱�Ƃ��]�܂����P�[�X������ƍl������v�Ɛ������A���������߂��B����ɑ��\��������́A�u����ҋ~�}�v�Ɓu�����~�}�^�~�}�^�O���~�}�v�̈ʒu�Â��ɂ��āA����ɐ��������߂�ӌ����o���ꂽ�B
�a���@�\�̕ɑS�����ʂ̖ڈ����B
���e����Őf�Õ�V�Ɂu���v�������Ƃ̂Ȃ��悤��
�@����A���̓��́A�n��̈�Î����̌����c�����鐭���I��i�ł���u�a���@�\���x�v����ɍڂ���ꂽ�B�����x�́A�e�a�@���n��̒��Ŏ��@�̕a�����ʂ����@�\���u�@���x�}�����@�\�A�A�}�����@�\�A�B���@�\�i���݂́u����@�\�v�ɕύX�j�A�C�������@�\�v�̒����玩��I�ɑI�����āA����d�g�݂ł���B�����A�q�ϓI�w�W�ɏƂ炵�ć@�`�C�̂ǂ�ɊY�����邩�������ƂȂ�S�����ʂ̃��[���͂Ȃ��A�s���{�����Ƃɂ��ꂼ��̂����ʼn^�p����Ă���B���ʁA�������@���敪�ł��A�e�a�@�������@�\�敪�͕K��������l�ł͂Ȃ��A�s���{���ɂ���Ă��̈�v�x�ɑ傫���o���c�L�����݂��鎖�ԂƂȂ��Ă���B
�@��������������A�����J���Ȏ����ǂ͎����Ƃ��ĒB2024�N12���ɂƂ�܂Ƃ߂�ꂽ�w�V���Ȓn���Í\�z���Ɋւ��錟������x�ɂ����āA���łɁu�f�Õ�V�ɂ�����͏o���ɉ������q�ϐ���L����Ƃ��A���̈�Ë@�ւ̖����m�ɂ���d�g�݂Ƃ��邱�Ƃ��K���ł���v�ƒ���Ă������Ƃ������ďЉ�A���̂悤�ɒ�Ă����B
�@���@�a���@�\�ɂ����āA�a���@�\�敪�̑I���ɂ������ċq�ϓI�ȕɎ�����悤�A���@���̎�ނ��ƂɑΉ�����@�\�敪�̖ڈ������邱�ƂƂ��Ă͂ǂ����B
�@������ł́A��ÊW�c�̂��̂Ƃ���\��������u�f�Õ�V��̓͏o�́A�a���@�\�̂����܂ł��w�ڈ��x�ł���A�Q�l�Ƃ��Ă̈ʒu�Â��ł��邱�Ƃ��m�F���Ă��������v�Ƃ������O������A�u�ŏI�I�ɂ͈�Ë@�ւ̎��含�Ɋ�Â��A�n��̒�����c�Řb�������Č��߂���悤�ɂ��Ă������������v�Ə_��ȓK�p�����߂�ӌ����o���ꂽ�B
�@�܂��A���ݒ����Љ�ی���Ë��c��i���㋦�j�Ői�߂��Ă��鎟���f�Õ�V����ł̋c�_�ɂ����y���āA�u�a���@�\�ɂ�������e��f�Õ�V�ƕR�Â��邱�Ƃ́A��߂Ă������������B�Ⴆ�A�����}������ʓ��@��{���ŁA�w�}�����x�ƕ����ꍇ�Ɓw����x�ƕ����ꍇ�ƂŁA�f�Õ�V�ɍ����o��悤�Ȃ��Ƃ��Ȃ��悤�ɂ��Ă������������v�ƓB���h���ӌ����o���ꂽ�B
�@�����A�S�̂Ƃ��Ď����LjĂւ̔��Θ_�͂Ȃ��A������Ƃ��Ă͕�������e�F�����i�D�ƂȂ����B
�V�n���Í\�z�ł̍���̌����ۑ�
�@���̂ق��A�u�n���Í\�z�̍���E��g�̐i�ߕ��v�Ɋւ��āA�n���Í\�z������c�̐ݒu�E�J�Âɂ����鎑���������J���Ȏ����ǂ��B�V�n���Í\�z�̂��Ƃł́A�]���̓��@��Â݂̂Ȃ炸�A�u�O����Áv�u�ݑ��Áv�u���Ƃ̘A�g�v�u��Ï]���҂̊m�ہv�ɂ��Ă��e����ō��ӌ`�����K�v�ƂȂ邱�Ƃ���A�Ώە��삲�ƂɌ���������z�肳���Q���҂������i�}�Q�Q�Ɓj�B

�����P�u�V���Ȓn���Í\�z����K�C�h���C���ɂ��āi�\�z�̍���E��g�̐i�ߕ��A�a�����̈�Î��v�̌����݁j�v26��
�@����ɑ��A�\��������́A�ȉ��̂悤�Ȉӌ����o���ꂽ�B
�u�n���Í\�z������c�̎Q���҂Ƃ��āA�w�n��Z���x�w���Ғc�́x�m�Ɉʒu�Â���ׂ��B���ɐl���̏��Ȃ��n��ň�Ë@�\�̏W��}��ɂ́A�A�N�Z�X�ʂł̉ۑ肪�����邱�Ƃɂ��Ēn��Z���Ƃ��������L���A������������悤�w�߂Ȃ���A�i�߂邱�Ƃ�����v
�u�֘A�����c�͈ꏏ�ɊJ�Â���Ȃǂ��āA��������}���Ăق����v
�u�n���Í\�z������c�ɂ����鋦�c���e�����l���E���G������Ȃ��A�Ή��\�Ȑl�ނ��s�����Ă���B��c���x�����A������������K�v�ł͂Ȃ����v
�u�n���Í\�z������c�͂Ȃ��Ȃ��X���[�Y�ɂ����Ȃ���������Ȃ��B���f������œ���̋��ނ��쐬���Ă݂Ă͂ǂ����v
�@������ł͂��������c�_��D�荞�݂A�K�C�h���C���ɐ��荞�ނׂ����e����̉����Ă����\�����B