第2回:急性期とポストアキュート医療機関の連携具体例
前号では熊本県の医療機関を事例に経営戦略上の地域連携のモデルを提示しました。しかし、あるべき姿や方向性がわかったところで、”地域連携“を具体的に実行するために何をするべきなのか、ということはわかりません。”言うは易く、行うは難し“が地域連携
です。そこで、今回は急性期とポストアキュート(急性期後)の医療機関との連携について、いくつか事例を紹介したいと思います。

急性期病院での共同カンファレンス・回診
急性期の平均在院日数がまだ20日もある頃ならともかく、近年ではDPC病院の平均で12日台となっています(図表1)。
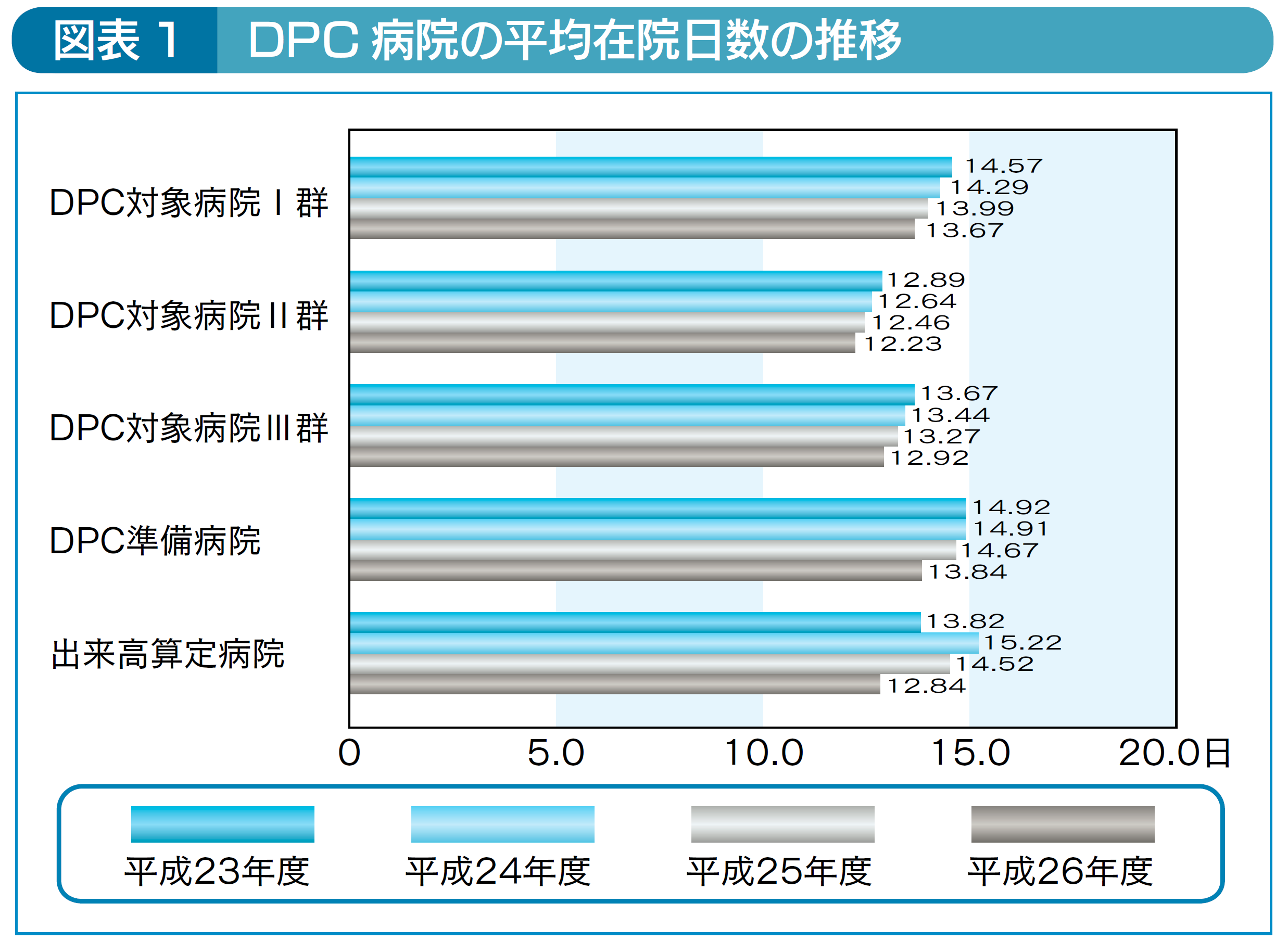
今週入院したら土日は1回しか挟まず、翌週末には退院している、という感覚でしょうか。疾病によっては同一週のうちに4~5日で退院することも一般的になっています。これだけ短い期間で退院調整をしないとならないのですから、以前のように手術が終わってからゆっくり後方病院探しなどしていたら時間が足りません。
そこで、筆者が急性期病院に所属していた時に実施したのが、後方病院の連携室の看護師やMSW、リハビリセラピストに定期的にカンファレンスに顔を出してもらうことです。診療科によって形は違いましたが、例えば、整形外科の場合、毎週1回、全患者のリハビリの状況等を医師とコメディカルが集まって朝のカンファレンスで共有していました。その場に院外の連携先の職員にも同席してもらうようにしました。急性期に入院中の患者さんの情報を知っておき、退院が近づいたらベッド調整をしてもらい、すぐに退院ができるように、という意図です。カンファレンス後に退院できる症例が発生したら、そのまま病室に足を運び情報収集も可能です。神経内科では、医師の回診に同行する、という形をとりました。院外のスタッフが急性期病院の医師回診について回るのです。
読者の皆さんがご察知の通り、そこまで入り込んでしまうことに抵抗がなかったのかといえば、ありました。患者さんの情報を院外の職員に共有していいのか、特定の医療機関ばかり優遇していいのか、などです。情報管理については守秘義務契約を結ぶといったやり方をしている病院もありますし、そもそも相手も医療者ですので、その辺の知識・常識は持ちあわせている前提です。電子カルテでそうした情報が共有できている地域もあるくらいです。特定の医療機関ばかり優遇する、という点については、先行事例で始め、次の段階では他の医療機関にも声をかけ、こうした取り組みに賛同し、やりたいところはどうぞ、とオープンにしました。フットワーク軽く動いてくれる医療機関が先行者優位となるのは、仕方ないでしょう。

ポストアキュートからの提案
次に、後方病院側から、より突っ込んだ提案をしに行く、という視点での事例をお伝えします。前述のとおり、筆者が急性期病院での経験があったため、急性期の医師がどのような治療が”好み“で、逆にどういったことは”好きではない“のか、本音で聞く機会がたくさんありました。その一方、ポストアキュート病院の医師がどう思っているのか、機会が与えられたので、それぞれのニーズを探りながら、相互にウィンウィンになることを模索することにしました。肺炎を事例に考えてみます。肺炎で救急病院に運ばれてくると、当日のうちに血液検査とともに抗生剤を投与します。検査結果が出て、選択した抗生剤でよかったのかどうか3日程度でわかりますが、選択した抗生剤があっていたとしてもあと数日しないと症状が安定するところまでいきません。これまで、肺炎で転院というケースは、この安定した状態まで回復し、抗生剤を終了するかどうか、見届けてから転院もしくは退院する、というのがほとんどでした。しかし、3日経過した時点で急性期の治療選択は終了しています(図表2)。
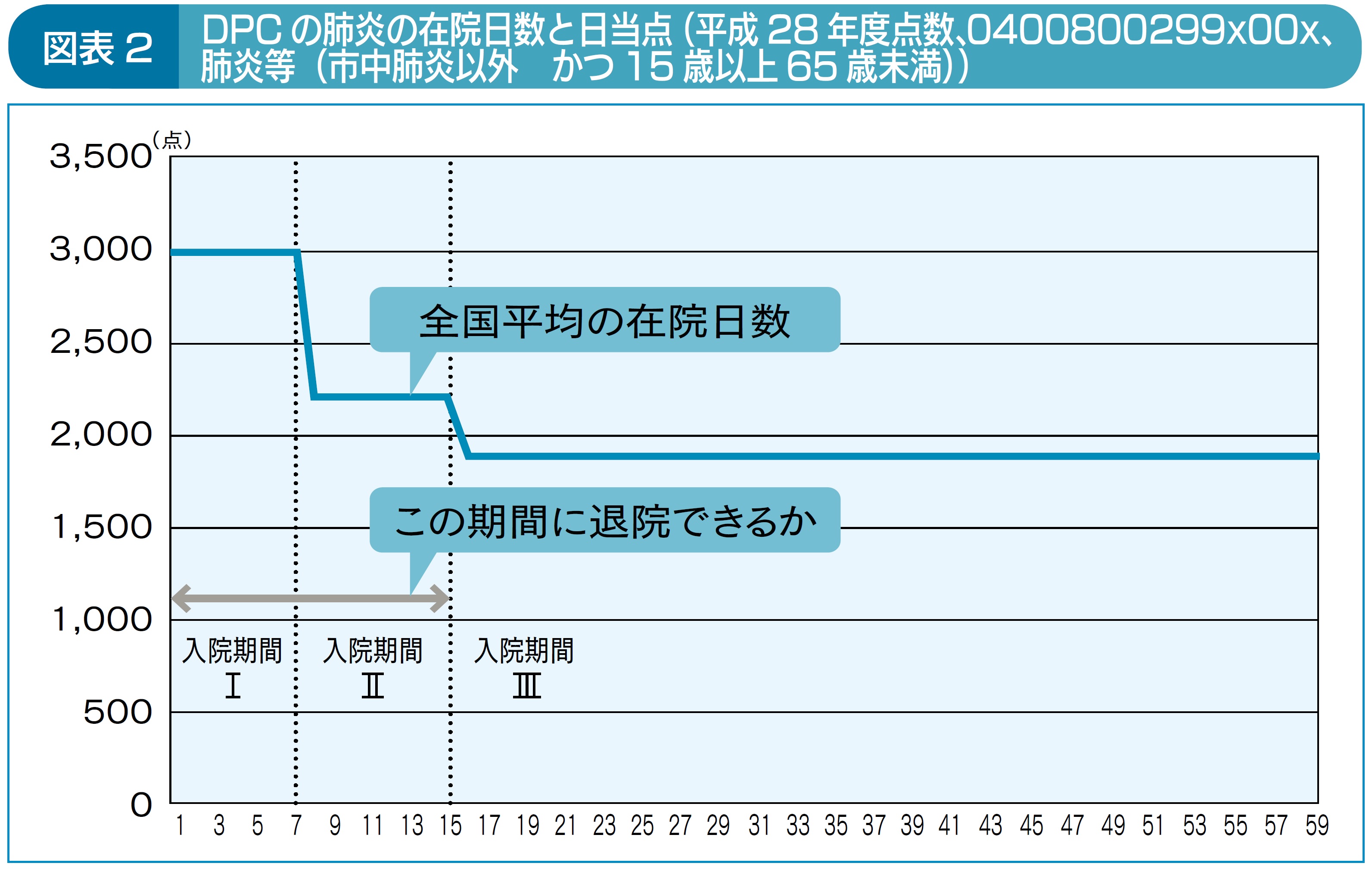
それ以降は経過観察、というフェーズです。こうした時期は急性期の医師からみれば、役目が終わった時期となります。それでも転院させないのは、「最後まで結果を知りたい」といった思いだったり、「それ以降何もないのに後方病院の医師に任せるというのは、失礼ではないか」といった思いだったりします。
実際に、筆者の病院の医師に「こうした症例を3日目で受けることは嫌なことなのか」と聞いたところ、全くそんなことはありませんでした。「指示された抗生剤を途中で変えるなどということもしないですし、しっかりと経過をみて、その結果もフィードバックします」という前向きな反応でした。お互い、相手の医師を気にしすぎて、逆に望ましい状態から遠ざかっていたのです。こうしたことがわかってから、より前倒しで患者さんに転院してもらうということを始めています。肺炎に限らず、ほかの疾患でもやってみよう、と広がりをみせています。
本来なら診療の内容に関することなので、医師同士を面会させて話しあってもらえば簡単に解決するのではないか、と思われるかもしれません。しかし、先述のようにお互い気を遣うので、学校同門でよほど気心が知れた仲などでなければ、踏み込んだ話になりにくいものです。そこで、こうしたやり取りを連携室や事務方で行いました。急性期の連携室経由で呼吸器内科や救急科の医師とアポイントを取ってもらい、具体的にこういうケースで始めてみませんか、と提案しました。もちろん、すべての病院や診療科から前向きな返答を得たわけではありません。なかには「やはり最後の安定するところまで診るのが処方した医師の役割だ」と考えるところもありました。そこまでくると、治療方針の問題なので、それ以上は立ち入りません。このように具体的な事例をもって説明することで、この医療機関はどういうことができるのか、ということをより明確に伝えられ、よりウィンウィンの連携が実現できると感じています。

連携の具体例は試行錯誤
今回取りあげた事例は、決して唯一無二の”正解“ではありません。地域によって連携のあり方が違うことは明らかです。ここであげた事例も、筆者が関わっている別の地域で実現できたかといえば、動いてみたもののできなかったものもあります。
しかし、こうした具体的な提案をしていくことで、別の形がみえてくるということがわかりました。定期的に訪問してあいさつや病院広報誌の提供しかしていないようでは、なかなか次のレベルの連携を築くことはできません。より具体的な提案を基に、より具体的な行動につながるやりとりを始めてみてはどうでしょうか。
※ この記事は月刊誌「WAM」平成28年5月号に掲載された記事を一部編集したものです。
月刊誌「WAM」最新号の購読をご希望の方は次のいずれかのリンクからお申込みください。